Was ist Alpha-1-Antitrypsin-Mangel?
Beim Alpha-1-Antitrypsin-Mangel (Alpha-1) handelt es sich um eine Erbkrankheit, bei der in der Leber das Schutzeiweiß Alpha-1-Antitrypsin nur fehlerhaft oder in unzureichender Menge gebildet oder freigesetzt wird. Unbehandelt kann sich die Erkrankung im Laufe der Zeit an Lunge oder Leber, in seltenen Fällen auch auf der Haut oder an anderen Organen bemerkbar machen. Das passiert bei Alpha-1 in der Lunge
Alpha-1 Coaching
Seit über 10 Jahren begleite ich Menschen, die sich in einer beruflichen, privaten oder gesundheitlichen Krise befinden. Gerade in solchen Situationen ist uns der Zugang zu unseren Ressourcen versperrt und der Blick getrübt. Wir fühlen uns hilflos, ohnmächtig und ausgeliefert.
Mein Ziel ist es, Sie bei Ihren Herausforderungen zu unterstützen und zu begleiten um wieder Stabilität zu finden, damit ein freies und selbstbestimmtes Leben wieder möglich ist.
Jede bewusst verarbeitete Krise ist ein neuer Anfang mit neuen Möglichkeiten, die wieder Freude und Zufriedenheit in Ihr Leben bringen. Neue Strategien, geänderte Verhaltensmuster und Sichtweisen, sowie gelöste Blockaden helfen Ihnen, aus schwierigen Lebensphasen gestärkt hervorzugehen.
Ihre Andrea Schuh

Symptome
Das Krankheitsbild bei Alpha-1 unterscheidet sich von Patient zu Patient. In welcher Ausprägung die Erkrankung zutage tritt, hängt zum einen davon ab, ob der Gendefekt einfach oder doppelt vorhanden ist, und zum anderen auch vom individuellen Lebensstil. Zehn Prozent der Betroffenen mit homozygotem Alpha-1-Antitrypsin-Mangel haben bereits in ihrer Kindheit mit einer Lebererkrankung zu kämpfen, die bis zur Leberzirrhose, der schwersten Form einer Leberschrumpfung, führen kann.
Probleme beim Aus- und Einatmen
Macht sich die Krankheit erst im Erwachsenenalter bemerkbar, kann sich ein panlobuläres Lungenemphysem respektive eine schwere COPD entwickeln. Auch Doppelerkrankungen von Lunge und Leber sind möglich, treten jedoch eher selten auf. Die Ausbildung von Alpha-1 in der Lunge lässt sich grundsätzlich nicht von einer chronisch-obstruktiven Bronchitis unterscheiden. Durch die Zerstörung der Lungenbläschen wird der Körper nur noch ungenügend mit Sauerstoff versorgt. Es kommt zu einer Lungenüberblähung, die hauptsächlich das Ausatmen, aber zunehmend auch das Einatmen erschwert.
Atemnot und Kurzatmigkeit bei Belastung
Zu Beginn äußert sich die Erkrankung durch Atemnot, vor allem bei Belastung. Anstrengungen wie Treppensteigen verursachen Kurzatmigkeit und fallen immer schwerer. Im weiteren Verlauf leiden die Patienten unter Husten und vermehrtem Auswurf. Meist treten diese Symptome bereits zwischen dem 35. und 45. Lebensjahr auf und damit früher als für eine chronisch obstruktive Lungenerkrankung typisch. Während Patienten mit COPD häufig auf eine lange Raucherhistorie zurückblicken, können bei Alpha-1 ähnliche Beschwerden auftreten, auch wenn die Betroffenen nur wenig oder überhaupt nicht geraucht haben.
Zu den wichtigsten Symptomen zählen:
-
geringe Belastbarkeit, z. B. beim Treppensteigen, beim Sport oder beim Tragen schwerer Gegenstände,
-
Atemnot infolge körperlicher Anstrengung,
-
Husten und Auswurf,
-
pfeifende Atmung,
-
vermehrtes Auftreten von Atemwegsinfekten oder Lungenentzündungen,
-
nicht therapierbares Asthma und
-
das Auftreten von Bronchiektasen (irreversible sackförmige oder zylindrische Ausweitungen der Bronchien)
-
Lungenemphysem.
Weitere Folgen des Alpha-1-Antitrypsin-Mangels
Da der Körper versucht, den gestörten Gasaustausch in der Lunge zu kompensieren, unterliegt bei einem Teil der Patienten insbesondere das Herz einer stärkeren Beanspruchung. Das Blut wird vor allem in Bereiche der Lunge geleitet, die noch genügend Sauerstoff aufnehmen können. Die dort befindlichen Blutgefäße verengen sich durch die stärkere Belastung und der Druck in ihnen erhöht sich. Dadurch muss die Muskulatur der rechten Herzkammer gegen einen höheren Widerstand ankämpfen, was mit der Zeit in einer Vergrößerung der rechten Herzhälfte resultiert. Mit Fortschreiten der Erkrankung gelangt das Herz immer mehr an seine Leistungsgrenze und entwickelt mit der Zeit eine Herzmuskelschwäche (Herzinsuffizienz).
Bei den meisten Betroffenen sammeln sich außerdem Abbauprodukte des funktionsuntüchtigen bzw. fehlerhaften Alpha-1-Antitrypsins in den Leberzellen und bewirken dort eine Zellschädigung und langfristig eine Leberzirrhose.
Quellen: www.lungenaerzte-im-netz.de, www.alpha-1-center.de
Ursachen & Risikofaktoren
Die Erbkrankheit Alpha-1-Antitrypsin-Mangel wird autosomal-kodominant auf Chromosom 14 vererbt. Abhängig davon, ob der Gendefekt einfach (heterozygot) oder doppelt (homozygot) vorhanden ist, tritt er in unterschiedlichen Ausprägungen in Erscheinung.
Quellen: www.alpha-1-center.de, www.lungenaerzte-im-netz.de
Verminderter Schutz für die Lungenbläschen
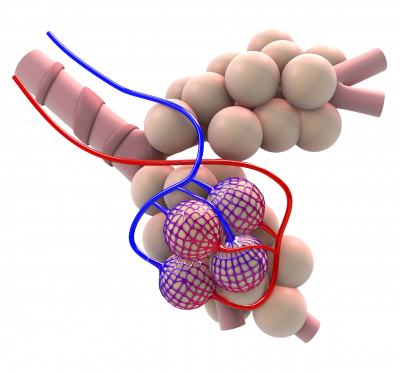
Die erbliche bedingte Genmutation führt dazu, dass die Leberzellen das Schutzeiweiß Alpha-1-Antitrypsin (AAT) entweder nur fehlerhaft oder zwar funktionsfähig, aber in zu geringen Mengen bilden oder freisetzen. AAT hat die Aufgabe, die Lungenbläschen vor Proteasen, wie der neutrophilen Elastase, zu schützen. Dieses Eiweißabbauende Enzym ist Teil der Immunabwehr und normalerweise dafür verantwortlich, körperfremde Substanzen und Krankheitserreger abzubauen. Das können zum Beispiel Rauch, schädigende Gase und Staub, aber auch Mikroorganismen, wie Viren und Bakterien sein, die mit der Atemluft in die Lunge gelangen.
Ist das Schutzprotein Alpha-1-Antitrypsin nicht in ausreichendem Maße vorhanden, greift die Elastase nicht nur Fremdkörper und Bakterien an, sondern schädigt auch die Wände der Lungenbläschen. Deren Elastizität geht verloren, sodass sie bei jedem Ausatmen wie schlaffe Säcke in sich zusammenfallen. Bei schwerem Alpha-1 zerstört die unkontrolliert agierende Elastase zunehmend das Lungengewebe. Dadurch kann sich, insbesondere bei starken Rauchern, schon vor dem 35. Lebensjahr ein Lungenemphysem ausbilden. Liegt der AAT-Spiegel im Blutserum dauerhaft unter 35 Prozent des Normalwerts (weniger als 80 mg/dl), kann der Alpha-1-Antitrypsin-Mangel in Lunge oder Leber, seltener auch auf der Haut oder in weiteren Organen, zutage treten.
Geringere Lebenserwartung bei Rauchern
Personen, bei denen der Gendefekt in einfacher Ausführung vorliegt, haben ein deutlich geringeres Erkrankungsrisiko als Menschen, bei denen er von beiden Elternteilen vererbt wurde. Eine relevante Gefährdung besteht bei dieser Patientengruppe wahrscheinlich nur dann, wenn sie starke Raucher sind. Grundsätzlich gilt für alle Betroffenen, das Rauchen unbedingt zu unterlassen, da der Tabakrauch die Zerstörung der Lungenbläschen zusätzlich vorantreibt. Er beeinträchtigt das Selbstreinigungssystem der Atemwege, lässt noch vorhandene Schutzeiweiße unwirksam werden und reduziert die Wirksamkeit von Medikamenten wie dem Alpha-1-Proteinase-Inhibitor bei der Substitutionstherapie.
Bei rauchenden Patienten, auch bei Passivrauchern, treten die ersten Symptome des Alpha-1-Antitrypsin-Mangels etwa zehn Jahre früher auf als bei Personen, die sich von Rauch fernhalten. Auch andere Luftschadstoffe können eine Verschlechterung der Lungenfunktion bewirken. Infektionen der Atemwege sind ebenfalls ein Risikofaktor und sollten daher so weit als möglich verhindert werden.
Diagnose
Da der Alpha-1-Antitrypsin-Mangel selbst unter Ärzten immer noch relativ unbekannt ist und typische Symptome wie Atemnot, chronischer Husten oder Auswurf auch bei anderen Krankheiten wie COPD auftreten, wird die Erbkrankheit häufig erst spät erkannt. So müsste es epidemiologischen Berechnungen zufolge in Österreich etwa 1.000 bis 2.500 Patienten mit Alpha-1 geben. Diagnostiziert wurde die Erkrankung laut österreichischem Alpha-1-Register allerdings erst bei 424 Patienten.
Quelle: Österreichisches Alpha-1-Register, 11/2024
Ein entsprechender Test ist daher für folgende Personen zu empfehlen:
- alle COPD- und Lungenemphysem-Patienten, vor allem dann wenn die Erkrankungen früher als gewöhnlich auftreten und keinerlei Risikofaktoren wie Rauchen vorliegen,
- Patienten mit Lungenemphysem im unteren Bereich des Organs,
- Asthma-Patienten, bei denen bronchienerweiternde Sprays keine Wirkung zeigen,
- Patienten mit Lebererkrankungen, deren Ursache nicht eindeutig feststellbar ist,
- Patienten mit Bronchiektasen ohne erkennbaren Auslöser,
- Personen, in deren Familie bereits ein Alpha-1-Antitrypsin-Mangel diagnostiziert wurde,
- Menschen, in deren Familie sich COPD, Lungenemphyseme und Leberleiden häufen.
So wird Alpha-1 diagnostiziert
Besteht ein Verdacht auf Alpha-1, kann der Arzt zunächst den Alpha-1-Antitrypsin-Spiegel im Blutserum bestimmen. Hierzu wird entweder am Ohr oder aus einer Vene Blut entnommen. Dies ist in jeder Haus- und Facharztordination möglich. Das Ergebnis liegt innerhalb weniger Tage vor. Wird ein zu geringer Wert festgestellt, sollte im nächsten Schritt untersucht werden, welche Form des Gendefekts (heterozygot oder homozygot) vorliegt, um eine spezifische Behandlung einleiten zu können.
Lungenfunktionstest zur Bestimmung der Schädigung
Mithilfe einer Lungenfunktionsmessung lässt sich feststellen, wie stark die Lunge bereits beeinträchtigt ist. Zu den relevantesten Messwerten zählt hierbei die Einsekundenkapazität (FEV1). Diese bezeichnet das Atemvolumen, welches der Patient nach der maximalen Einatmung innerhalb von einer Sekunde schnell ausatmen kann. Weitere wichtige Werte sind die Vitalkapazität und der Peak flow, bei denen es sich jeweils um Kenngrößen für die Ausatemgeschwindigkeit handelt.
Therapie
Da die Erkrankung aus einem Gendefekt resultiert, gibt es bislang kein Heilmittel. Einmal zerstörtes Lungengewebe kann außerdem weder repariert noch neu gebildet werden. Im Vordergrund der Behandlung stehen daher zwei Ziele:
- die Linderung bereits bestehender Beschwerden und die Verbesserung der Lebensqualität durch Medikamente sowie
- das Verlangsamen des Fortschreitens der Erkrankung und der damit verbundenen weiteren Zerstörung der Lungenbläschen durch eine Infusionstherapie von humanem AAT.
Rauchverzicht unabdingbar
Voraussetzung für den Therapieerfolg ist der sofortige endgültige Verzicht auf das Rauchen, da der Tabakrauch nicht nur die Zerstörung der Lungenbläschen vorantreibt, sondern auch noch vorhandene Schutzeiweiße unwirksam macht, das Selbstreinigungssystem der Atemwege schädigt und den Effekt angewandter Medikamente verringert. Das gilt sowohl für das aktive als auch für das passive Rauchen.
Lungenfunktion stabilisierbar
Ansonsten entsprechen die Behandlungsoptionen denen, die für eine chronisch obstruktive Lungenerkrankung (COPD) empfohlen werden. Wird der Alpha-1-Antitrypsin-Mangel frühzeitig erkannt, lässt sich die Lungenfunktion vieler Patienten durch Rauchverzicht und eine medikamentöse COPD-Therapie stabilisieren. In bestimmten Fällen besteht die Möglichkeit der Substitutionstherapie, bei welcher dem Betroffenen einmal pro Woche humanes Alpha-1-Antitrypsin aus gereinigtem, menschlichem Blutplasma mittels Infusion verabreicht wird.
Lungentransplantation
Schreitet die Entwicklung eines Lungenemphysems zu schnell voran und fällt die Lungenfunktion (FEV1) unter ein Viertel des Sollwerts, ist bei manchen Patienten eine Lungentransplantation notwendig. Da die Prognose für Alpha-1-Patienten schlechter ausfällt als für Menschen mit COPD, darf mit der Transplantation nicht zu lange gewartet werden. Circa fünfzig Prozent der Betroffenen leben nach der Organverpflanzung noch mindestens fünf Jahre, ein Fünftel sogar zwölf Jahre und länger. Eine Lebertransplantation kann die Erkrankung auch ursächlich bekämpfen. Schon ein bis drei Tage nach der Operation kann der Patient mit der gespendeten Leber normale Mengen an Alpha-1-Antitrypsin bilden.
Medikamentöse Therapie
Zur Verringerung der Atemnot können im Akutfall kurzzeitig wirksame und für die Dauerbehandlung lang wirkende Beta-2-Sympathomimetika oder Anticholinergika zur Anwendung kommen, welche die Lunge entkrampfen. Diese Medikamente bilden die Grundlage der COPD-Behandlung. Sie werden in Form von Pulverinhalatoren, Sprays (Dosieraerosol) oder über Vernebler verabreicht.
Kortikoide kommen als Entzündungshemmer zum Einsatz. Damit sie ihre Wirkung direkt in den Atemwegen entfalten und weniger starke Nebenwirkungen verursachen, wird der Wirkstoff bevorzugt inhaliert. Verschlechtert sich die Atemwegserkrankung akut, ist auch die Gabe in Tablettenform möglich.
Quelle: www.lungenaerzte-im-netz.de
Impfungen bieten Schutz vor Infektionen
Bei einer Infektion werden im Körper vermehrt weiße Blutkörperchen gebildet. Diese setzen zur Bekämpfung der Krankheitserreger das Enzym neutrophile Elastase frei. Für Menschen mit Alpha-1 ist es daher besonders wichtig, Infektionen zu verhindern und beispielsweise Grippe- und Pneumokokken-Impfungen unbedingt wahrzunehmen. Zur Grippezeit empfiehlt es sich zudem, Menschenansammlungen und öffentliche Verkehrsmittel zu vermeiden.
Substitutionstherapie
Ist die Lungenfunktion durch den Alpha-1-Antitrypsin-Mangel bereits in erhöhtem Maße gestört, kann es sinnvoll oder auch notwendig sein dem Körper das Schutzprotein als Infusion zuzuführen. Diese Behandlungsform nennt sich Substitutionstherapie. Um in einen klinisch unauffälligen Bereich zu gelangen, wird ein Spiegel von 0,8 g/l angestrebt. Die Therapiemethode kommt vor allem für Patienten mit mittelgradigem Lungenemphysem infrage. Grundvoraussetzung ist allerdings, dass der Behandelte nicht raucht.
Therapie bis ans Lebensende
Durch die Zufuhr von Alpha-1-Antitrypsin lässt sich die Zerstörung der Lungenbläschen verlangsamen. Geheilt wird der Patient dadurch jedoch nicht, da der Körper das fehlende Protein auch weiterhin nicht allein herstellen kann. Auch die Lungenfunktion wird durch diese Behandlung nicht verbessert, da zerstörte Lungenbläschen weder repariert noch neu gebildet werden können. Daher wird eine einmal begonnene Substitutionstherapie für gewöhnlich lebenslang fortgesetzt.
Konzentrat aus Plasmaspenden
Das für die Substitutionstherapie verwendete Alpha-1-Antitrypsin-Konzentrat wird aus Plasmaspenden gesunder Menschen gewonnen. Die Patienten erhalten normalerweise einmal wöchentlich für ca. 30 Minuten ihre Infusionstherapie. Meist wird diese vom Hausarzt oder vom niedergelassenen Lungenfacharzt verabreicht. Da die Dosierung nach Körpergewicht berechnet wird, ist es wichtig regelmäßig Gewichtskontrollen durchzuführen, um im Falle von Gewichtszunahmen die Dosierung entsprechend anzupassen
Alpha-1 bei Kindern
Welche Symptome treten bei Kindern mit Alpha-1 auf?
Anders als bei Erwachsenen, wo sich der Alpha-1-Antitrypsin-Mangel in Form einer Lungenerkrankung bemerkbar macht, treten Symptome bei Kindern primär an der Leber auf. So ist Alpha-1 die häufigste Ursache für genetisch bedingte Lebererkrankungen bei Kindern.
Mögliche Symptome treten meist bereits im Säuglings- und Kleinkindalter auf. Am häufigsten ist eine Gelbsucht, verursacht durch einen Gallenstau – allerdings gibt es für die Gelbsucht auch zahlreiche andere Gründe, sodass eine Abklärung auf Alpha-1 nur eine Routineuntersuchung darstellt. Ein lang anhaltender Gallenstau kann zudem Juckreiz aufgrund erhöhter Cholesterinwerte hervorrufen.
Neben einer Gelbsucht besteht häufig eine Vergrößerung der Leber, genauso kann eine verminderte Bildung der Gallenwege vorliegen. Eine verminderte Gallesekretion kann dazu führen, dass die fettlöslichen Vitamine A, D, E und K nicht ausreichend aufgenommen werden können, wodurch Mangelerscheinungen auftreten können. Vitamin K ist in diesem Fall das ausschlaggebendste, da ein Mangel zu einer erhöhten Blutungsneigung führt.
Das Gute: Häufig beschränken sich die Beschwerden auf eine vorübergehende Gelbsucht, Lebervergrößerung und erhöhte Leberwerte. Nur in sehr seltenen Fällen kann die Leber so stark geschädigt werden, dass innerhalb der ersten zwei Lebensjahre eine Lebertransplantation nötig ist.

Wie wird mein Kind bei Beschwerden behandelt?
Bisher gibt es leider keine ursächliche Behandlung der Beschwerden von Alpha-1 im Kindesalter, deshalb orientiert sich die Therapie an den entsprechenden Symptomen.
- Eine Gelbsucht bei Neugeborenen wird, unabhängig von der Ursache, vorrangig per Fototherapie behandelt mit dem Ziel, das im Überschuss vorliegende Bilirubin zu spalten und abzubauen.
- Bei Vitaminmangel können Vitamine künstlich zugeführt werden.
- Bei ausgeprägtem Gallenstau und damit verbundenem Juckreiz kann ein Medikament eingesetzt werden, das die Gallensäureresorption hemmt.
- Sollte – was in ganz seltenen Fällen der Fall ist – die Leber in ihrer Funktion vollständig versagen, kann eine Lebertransplantation nötig werden, die dann auch den Alpha-1- Antitrypsin-Mangel heilt.
Podcast
Willkommen bei unseren Chiesi Podcasts!




Was sage ich meinem Kind?
Sobald Ihr Kind alt genug ist, sollten Sie es darüber aufklären, welche Erkrankung bei ihm vorliegt und worauf es in diesem Zusammenhang achten muss. Es sollte bei einer chronischen Erkrankung frühzeitig Verantwortung für die eigene Gesundheit übernehmen und kann dann auch selbst entscheiden, wen von den Freunden oder im Sportverein es ins Vertrauen zieht.
Machen Sie Ihrem Kind auch deutlich, dass die Erkrankung im Erwachsenenalter eine Lungenerkrankung zur Folge haben kann, weshalb es für sie/ihn besonders wichtig ist, beispielsweise niemals mit dem Rauchen anzufangen. Denn das beeinflusst die langfristige Prognose deutlich zum Negativen, kann zu einem früheren Beginn der Symptome und auch zu einem stärkeren bzw. schnelleren Abfall der Lungenfunktion führen.
Patientenbroschüre
Gerne stellen wir Ihnen unsere Broschüre „Alpha-1 – Die besten Tipps für mehr Lebensfreude im Alltag“ als PDF zum Download zur Verfügung. Sie finden darin nützliche Informationen rund um Alpha-1 sowie zahlreiche Tipps für Ihren Alltag.

Selbsthilfe
Tabakrauch meiden
Rauchen führt zur vermehrten Freisetzung von neutrophiler Elastase und beschleunigt dadurch die Schädigung der Lunge. Darüber hinaus inaktiviert der Zigarettenrauch das wenige vorhandene Alpha-1-Antitrypsin. Daher ist ein sofortiger Rauchstopp unabdingbar. Raucherentwöhnungsprogramme können dabei helfen.
Schadstoffe vermeiden
Schädliche Stoffe in der Luft belasten die Lunge zusätzlich und bewirken eine Verschlechterung der Lungenfunktion. Alpha-1-Patienten sollten ihnen deshalb möglichst aus dem Weg gehen und beispielsweise einen Atemschutz tragen, wenn sie am Arbeitsplatz Staubpartikeln, Dämpfen oder Ruß ausgesetzt sind. Im Sommer ist es außerdem empfohlen, bei hohen Ozonwerten im Haus zu bleiben und auf körperliche Anstrengungen zu verzichten.
Auf die richtige Ernährung achten
Im Verlauf der Erkrankung verändert sich die Atmung. Das Atmen fällt durch die Überblähung der Lunge immer schwerer. Daher gehen die Betroffenen zunehmend zur Bauchatmung über. Bei übergewichtigen Personen steht das Zwerchfell höher, wodurch die Lunge sich weniger gut nach unten ausdehnen kann. Dadurch wird das Atmen zusätzlich erschwert. Durch das Erreichen des Normalgewichts lassen sich die Atemprobleme verringern. Zu schnelles Essen und zu große Portionen können die Atmung ebenfalls erschweren und sollten deshalb vermieden werden.
Die beeinträchtigte Atmung beim Lungenemphysem führt durch die verstärkte Atemarbeit zu einem deutlich höheren Kalorienverbrauch. Für untergewichtige Patienten ist es daher wichtig, auf eine ausgewogene, vitamin- und eiweißreiche Ernährung zu achten. Um ein normales Körpergewicht zu erreichen, kann für diese Personengruppe sogar eine fettreiche Nahrung vorteilhaft sein. Fünf kleine Mahlzeiten am Tag sind besser als drei große, weil sie den Organismus nicht so stark belasten und dem Körper die benötigten Kalorien verträglicher zuführen.
Körperliche Bewegung und Atemgymnastik
Durch Lungensport und Atemtherapie lässt sich die Funktion der Lunge verbessern. Für Patienten mit einer Lungenerkrankung ist die Stärkung der für die Atmung relevanten Brust- und Rückenmuskeln besonders wichtig. Meist spüren die Betroffenen schon nach wenigen Tagen eine Verbesserung, die zum Weitermachen motiviert.
Zentren
Alpha-1-Zentren und Selbsthilfegruppen in ganz Österreich haben es sich zum Ziel gesetzt, auf die fehlende Diagnostik bei diesem Krankheitsbild hinzuweisen und den betroffenen Personen Hilfestellung in den verschiedensten Lebensbereichen zu geben.
AKH Wien
Universitätsklinik für Innere Medizin II
Klinische Abteilung für Pulmologie
Tel: 01 / 40400-47760
Klinik Ottakring
2. Med. Abteilung / Lunge
Tel: 01 / 49150-2201
LKH Salzburg
Universitätsklinik für Pneumologie
Abteilung für Lungenheilkunde
Tel: 05 / 7255 – 26904
Kepler Uniklinikum
Med Campus III.
Tel: 05 / 7680 83 – 6930
Klinikum Wels-Grieskirchen
Abteilung für Lungenkrankheiten
Tel: 07242 / 415-2382
LKH Hörgas-Enzenbach
Abt. für Innere Medizin und Pneumologie
Tel: 03124 / 501-7006
LKH Graz II
Abt. für Innere Medizin
Tel: 0316 / 5466-6402
Pulmologische Ambulanz
Tel: 0316 / 5466-6563
Klinikum Klagenfurt
Abt. für Lungenkrankheiten
Tel: 0463 / 538-31370
Medizinische Universität Innsbruck
Universitätsklinik für Innere Medizin VI
Tel: 0512 / 504-81413
LKH Natters, Abt. für Atemwegsund Lungenerkrankungen
Abt. für Atemwegs- und Lungenerkrankungen
Tel: 0512 / 5408-86717
LKH Hohenems
Pulmologie
Tel: 05576 / 703 5505
Verein für Alpha1-Antitrypsinmangel
Der Verein Alpha1-Österreich steht Betroffenen und deren Angehörigen ebenfalls als Ansprechpartner zur Verfügung. Der Verein hat in allen österreichischen Bundesländern aktive Selbsthilfegruppen.
Für weitere Informationen klicken Sie bitte direkt zur Website: www.alpha1-oesterreich.at.
